W debacie udział wzięli:
Izabela Obarska, ekspert systemu ochrony zdrowia, wykładowca Uczelni Łazarskiego, dyrektor Departamentu Polityki Lekowej i Farmacji MZ w latach 2016-2017
Prof. Joanna Narbutt, konsultant krajowa w dziedzinie dermatologii i wenerologii, kierownik Kliniki Dermatologii Dziecięcej i Onkologicznej UM w Łodzi
Prof. Adam Reich, kierownik Kliniki Dermatologii Klinicznego Szpitala Wojewódzkiego w Rzeszowie
Prof. Witold Owczarek, przewodniczący Zespołu Koordynacyjnego ds. Leczenia Biologicznego w Łuszczycy Plackowatej, kierownik Kliniki Dermatologii WIM
Dagmara Samselska, przewodnicząca Unii Stowarzyszeń Chorych na Łuszczycę i Łuszczycowe Zapalenie Stawów
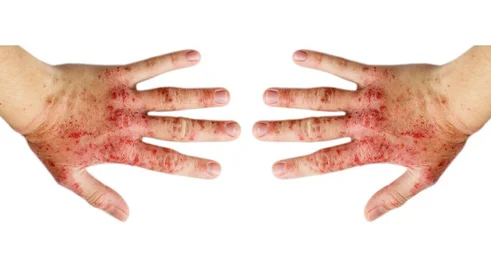
Iwona Schymalla: Łuszczyca plackowata to przewlekła, zapalna, nawrotowa choroba, która dotyka od 2 do 4 proc. populacji. Jak wygląda dostępność do innowacyjnego leczenia dla tej grupy pacjentów i jakie zmiany systemowe są konieczne, by ją poprawić? Jakie czynniki decydują o tym, że jedni mają pełny dostęp do leczenia a inni tylko w sposób ograniczony?
Izabela Obarska: Polscy pacjenci z łuszczycą mają zagwarantowany dostęp do innowacyjnych terapii w ramach programu lekowego. Zgodnie z ostatnimi danymi opublikowanymi przez Narodowy Fundusz Zdrowia w programie leczonych jest nieco ponad 1300 chorych, co stanowi zaledwie ok. 1 proc. pacjentów z postacią umiarkowaną i ciężką łuszczycy. Jest to najniższy wskaźnik dostępności do leczenia biologicznego w Europie. Średnia dostępność do innowacyjnych terapii w krajach europejskich wynosi ok. 20 proc. Gdybyśmy chcieli dorównać temu poziomowi, w Polsce musielibyśmy leczyć ok. 30 tys. chorych. Ograniczenie dostępności leczenia biologicznego wyłącznie do lecznictwa zamkniętego znacząco limituje takie możliwości. W kraju mamy zaledwie 40 ośrodków leczących pacjentów z łuszczycą plackowatą w programie lekowym. Po 5 ośrodków realizujących program mają województwo mazowieckie i podkarpackie. Na drugim miejscu z 4. ośrodkami plasuje się woj. śląskie. Trzech realizatorów programu lekowego jest m.in. w województwach: łódzkim i małopolskim. Najsłabszy potencjalny dostęp do leczenia, biorąc pod uwagę liczbę realizatorów, jest w województwach: wielkopolskim, opolskim, lubuskim i lubelskim, gdzie mamy zaledwie jednego świadczeniodawcę realizującego program lekowy. Jeśli popatrzymy jeszcze na wielkość kontraktu przypadającą na jednego mieszkańca w danym województwie, to sytuacja najlepiej wygląda w woj. mazowieckim. Na drugim miejscu są świętokrzyskie, łódzkie oraz podkarpackie. Najniższa wartość kontraktu na jednego mieszkańca przypada w województwie podlaskim i małopolskim.
Ograniczenie leczenia wyłącznie do lecznictwa zamkniętego z niewielką liczbą ośrodków oraz niska wartość kontraktu to najpoważniejsze ograniczenia organizacyjne. Niska dostępność do leczenia biologicznego w przypadku łuszczycy wynika także z restrykcyjnych kryteriów włączenia do programu lekowego. Większość leków jest obecnie refundowanych wyłącznie dla pacjentów z ciężką postacią łuszczycy. Kolejnym problemem jest również ograniczony administracyjnie czas leczenia, czego efektem jest konieczność przerywania skutecznej terapii.
I.S.: Od lat środowisko dermatologów walczy o to, by zmiany w programie lekowym były kompleksowe, dedykowane pacjentom z łuszczycą plackowatą. Czy zlikwidowano choćby część barier systemowych w opisie programów, które mogą mieć wpływ na efektywne leczenie chorych w Polsce?
Prof. Joanna Narbutt: Część barier zostało zlikwidowanych, dlatego że od pewnego czasu mamy możliwość leczenia pacjentów z łuszczycą umiarkowaną, czyli z PASI powyżej 10. Dotyczy to inhibitorów TNF-alfa, czyli leków najstarszej generacji, bardzo dobrych, ale wykazujących mniejszą skuteczność niż najnowocześniejsze preparaty. Powiedziałabym, że w niektórych sytuacjach mają one zdecydowanie mniejszą skuteczność niż leki nowsze, jak chociażby inhibitory interleukiny 17. czy 23. Zostały również zlikwidowane bariery administracyjne polegające na ograniczeniu czasu leczenia, ale odnosi się to także tylko do najstarszych preparatów, czyli właśnie inhibitorów TNF-alfa. W tym roku został wprowadzony na listy refundacyjne jeden inhibitor interleukiny 23., który również możemy podawać pacjentom posiadającym PASI powyżej 10, czyli z łuszczycą umiarkowaną. Jednakże w przypadku tego leku nie ma zniesionego ograniczenia czasowego.
Możemy powiedzieć, że sytuacja nieco się poprawiła. Na pewno jest to krok do przodu, za który jesteśmy bardzo wdzięczni. Aczkolwiek widzimy dużą potrzebę zmian. Po pierwsze optowałabym za zniesieniem administracyjnego czasu leczenia. To powinna być decyzja lekarza podjęta wspólnie z pacjentem. Czas leczenia powinien zależeć od stanu klinicznego chorego, a także od wytycznych i trendów obowiązujących. Drugą rzeczą jest wskaźnik PASI, ponieważ PASI 18 dotyczy inhibitorów interleukiny 23. i 17. (to bardzo wysoki wskaźnik nasilenia procesu chorobowego), który powoduje, że pacjenci, którzy powinni mieć zgodnie z obowiązującą wiedzą włączone leczenie, nie mogą z niego skorzystać. Mam nadzieję, że 2022 będzie rokiem zmian. Nie mamy na horyzoncie żadnych nowych cząsteczek, które chcielibyśmy, by były refundowane w leczeniu łuszczycy. Portfolio leków, jakimi dysponujemy, jest duże. Mamy wszystko to, co ma świat. Zostają dwie rzeczy do zmiany, czyli zmniejszenie nasilenia procesu chorobowego oraz zniesienie ograniczenia do dwuletniego okresu leczenia z koniecznością wyłączenia pacjenta, a następnie włączenia go po zaostrzeniu choroby. Ze względu na naturalny proces chorobowy wiadomo, że takie nasilenie nastąpi. Kolejną rzeczą, która nam się marzy, to możliwość leczenia inhibitorami TNF-alfa w warunkach ambulatoryjnych. Wówczas rozluźniłyby się programy lekowe i zwiększyły moce „przerobowe” lekarzy. Część pacjentów z mniej nasilonym procesem chorobowym mogłaby otrzymywać te inhibitory w warunkach ambulatoryjnych zamiast w programie lekowym. Pozostali pacjenci wymagający leczenia inhibitorami interleukiny 23. czy 17. mogliby w większym wymiarze korzystać z programów lekowych.
I.S: Jedną z postulowanych przez Państwa zmian jest zniesienie ograniczenia czasu leczenia dla wszystkich leków stosowanych w programie lekowym. Dlaczego tak bardzo walczą Państwo o tę zmianę? Przecież program daje możliwość powrotu do leczenia w przypadku nawrotu choroby. Dlaczego to rozwiązanie nie jest w Państwa opinii optymalne?
Prof. Adam Reich: Pamiętajmy, że leczymy ciężko chorych pacjentów i dla niektórych z nich, przerwanie leczenia wiąże się z bardzo szybkim nawrotem choroby. Niestety jest tak, że ponowne włączenie leczenia okazuje się niekoniecznie równie skuteczne, jak leczenie pierwotne. W związku z tym u części pacjentów tracimy skuteczność leczenia. I to jest pierwszy i podstawowy argument Jeżeli lekarz nie widzi wskazań, by zaprzestać leczenia, to nie powinno ono być przerywane z powodów czysto formalnych. Drugi argument - mamy różnych pacjentów. Są chorujący na depresję czy mający różne inne współchorobowości. Dla nich każde kolejne zaostrzenie choroby wiąże się z pogorszeniem chorób współistniejących. To są dwa podstawowe argumenty, dla których ważne jest, aby decyzję o przerwaniu lub kontynuowaniu leczenia podejmował lekarz prowadzący, a nie urzędniczy przepis.
I.S: Dlaczego intensyfikacja leczenia na wczesnym etapie to optymalne rozwiązanie dla chorych z łuszczycą plackowatą?
Prof. Witold Owczarek: Aby odpowiedzieć na to pytanie, trzeba pochylić się nad patogenezą choroby. Proces zapalny zaczyna się w skórze, ale poprzez trwanie choroby i z braku jej kontroli oraz prawidłowego leczenia, łuszczyca staje się chorobą ogólnoustrojową. W jej przebiegu rozwijają się również choroby współistniejące, które wynikają z samego postępu choroby, ale także braku kontroli ogólnoustrojowego stanu zapalnego w trakcie prowadzonej przez nas terapii. Stąd też biorąc pod uwagę, że na pewnym etapie jesteśmy w stanie zastosować intensywne i skuteczne, co chciałbym podkreślić, leczenie, to możemy przede wszystkim kontrolować stan zapalny i nie dopuszczać również do rozwoju chorób współtowarzyszących łuszczycy. Warto też zastanowić się nad czynnikami złej prognozy odpowiedzi na leczenie. Często mówimy, że pacjenci reagują na leki lepiej lub gorzej w jakimś aspekcie naszych klinicznych obserwacji. Ale te czynniki są dość ściśle określone. I prócz zaawansowania choroby warto zaznaczyć, że na tę odpowiedź wpływają również wcześniejsze, nieefektywne terapie, które przekładają się m.in. na ciężkość choroby, ale również sam czas trwania choroby u danych pacjentów. Stąd też wcześniejsze wprowadzenie terapii będzie miało przełożenie na jej sukces. Nadszedł już czas, biorąc pod uwagę sam aspekt trwania tego programu, żeby zauważyć, że my stosujemy leki biologiczne w programie lekowym, w trzeciej linii terapeutycznej, ponieważ nasi pacjenci, niezależnie od nasilenia choroby określonego m.in. czynnikiem PASI, ciągle niestety muszą korzystać z tego leczenia w klasycznym schemacie. Na dzień dzisiejszy, biorąc pod uwagę efekty terapeutyczne, klasyczne leki modyfikujące przebieg choroby nie są linią rozwijaną ze względu na intensywny rozwój innowacyjnych terapii w leczeniu przewlekłych chorób zapalnych, stąd też nie mamy postępu, jeżeli chodzi o klasyczne leki modyfikujące przebieg choroby. Może już czas na dyskusje nie tylko o wydłużeniu czasu terapii dla wszystkich możliwych chorych, ale także na prawidłową kontrolę stanu zapalnego oraz ewidentnie wynikający z tego, na podstawie metaanaliz, brak rozwoju chorób współtowarzyszących. Z drugiej strony może czas, aby jednak zacząć stosować w Polsce leki biologiczne nie w trzeciej, a być może w drugiej linii, dlatego że to ewidentnie przełoży się na efektywność kliniczną i wszystkie pozostałe korzyści wynikające z prawidłowego, skutecznego leczenia.
I.S.: Jak pacjenci oceniają obecnie funkcjonujący program lekowy, który powinien zapewniać dostęp do leczenia? Mówimy, że jest dostęp do wielu skutecznych terapii w ramach programu lekowego, ale czy rzeczywiście on jest przez pacjentów odczuwany?
Dagmara Samselska: Mamy podobne problemy w różnych chorobach autoimmunologicznych. Dobrze by było znieść kryteria, jeśli chodzi o czas leczenia także w łuszczycy, ponieważ choroby te bardzo często się nakładają i sobie towarzyszą. Jeśli jedna choroba będzie leczona we właściwy sposób, jest duża szansa, że druga w ogóle się nie pojawi albo pojawi się, ale znacznie później lub w mniejszym nasileniu. Wówczas będzie to mniejszy koszt tak dla pacjenta, jak i dla systemu opieki zdrowotnej. Niedługo minie 10 lat od kiedy program lekowy dla pacjentów z łuszczycą się pojawił. Wcześniej leczonych było drastycznie mało chorych. Były prognozy włączania rocznie ok. tysiąca pacjentów. W tej chwili, po tych prawie 10 latach, w programie lekowym jest ich poniżej 2000. To bardzo mało. Jeśli chodzi o dostęp do leków, jakie są stosowane na całym świecie, to on jest. Jesteśmy ogromnie wdzięczni panu ministrowi, że dostrzegł potrzebę i portfolio tych leków cały czas jest aktualizowane. Natomiast jeśli chodzi o dostęp do leczenia, nie możemy tu być optymistami. Nasza fundacja ma w tej chwili pod opieką ok. 250 pacjentów, z których większość wymaga już leczenia ogólnego, wielu zostało zakwalifikowanych do leczenia biologicznego albo jest do niego przygotowywanych, ponieważ pandemia Covid-19 spowodowała, że pacjenci mają większe nasilenie choroby. Odbieramy od pacjentów coraz więcej telefonów, w których mówią nam, że sobie już kompletnie nie radzą i mają myśli samobójcze. W grupach prowadzonych na FB pojawiają się apele o pomoc dla tych, którzy mają już zajęte ponad połowę ciała (mają już erytrodemię łuszczycową), a nie mogą się dostać do szpitali, pod których opieką byli przed pandemią, ponieważ jest w nich tylko 5 łóżek dostępnych. Dwa lata temu kiedy pandemia się zaczynała dostawaliśmy sygnały od naszych klinicystów, że sytuacja pacjentów nigdy nie była tak zła, ale obecna jest skrajnie krytyczna.
I.S: Chciałabym dopytać o zmiany w programach lekowych, które dla Państwa są najistotniejsze, a także o te, o które walczy środowisko pacjentów.
Dagmara Samselska: Jeśli chodzi o optymalizację leczenia, zależy nam na tym, żeby leczenie było zgodne z wytycznymi medycznymi, z charakterystyką produktu leczniczego każdego z leków, który jest w programie, by pacjenci byli leczeni a nie traktowani jako podmioty administracyjne. Nasze zdrowie powinno podlegać wyłącznie prawom medycyny, nie administracji, która w tym momencie działa na naszą niekorzyść. Dlatego wspólnie z innymi organizacjami reumatologicznymi i gastroenterologicznymi wystąpiliśmy do ministra zdrowia o to, by leczenie łuszczycy mogło być zgodne z wytycznymi medycznymi, by nie było limitu czasu leczenia niektórymi cząsteczkami. Dotyczy to bardzo ciężkich przypadków, opornych na leczenie, osób narażonych na wiele współistniejących chorób. Chodzi o to, by pacjenci mogli być leczeni optymalnie. W roku 2017 wystąpiliśmy do pana ministra z petycją, o to by leczenie było zbliżone do standardów światowych. Część postulatów zostało spełnionych, ponieważ mamy obecnie nielimitowany czas w niektórych terapiach. Ale to cały czas dotyczy najstarszych leków, które powinny być standardem.
I.S: Czy postulaty dermatologów i pacjentów z łuszczycą są w jakiś sposób wyjątkowe, jak patrzymy na obowiązującą praktykę w Polsce? Czy w innych chorobach autoimmunologicznych też są takie nierówności w dostępie do poszczególnych leków, ograniczenia w czasie, kryteria, które niby mają być włączającymi, ale jednak znaczą część pacjentów wyłączają z terapii?
Izabela Obarska: Zgłaszane przez środowisko dermatologiczne postulaty nie są w żaden sposób wyjątkowe. Przez ostatnie dwa lata bardzo wiele zmian miało miejsce w programach lekowych w autoimmunologii. Zmiany te zaczęły się od programów lekowych leczenia chorych ze stwardnieniem rozsianym, później objęły programy reumatologiczne, częściowo łuszczycę plackowatą, a także programy w gastroenterologii, zmieniając leczenie pacjentów z chorobą Leśniowskiego-Crohna i wrzodziejącym zapaleniem jelita grubego. Łuszczyca o tyle jest wyjątkowa, że w innych programach lekowych, jeżeli zmiany już miały miejsce, to zawsze były kompleksowe. Jeżeli pan minister decydował się na to, aby złagodzić kryteria wejścia pacjentów do programu lekowego i objąć nim pacjentów z umiarkowaną postacią choroby, to dotyczyło to wszystkich leków, jak np. w łuszczycowym zapaleniu stawów czy wrzodziejącym zapaleniu jelita grubego. Podobnie wyglądało to w przypadku zniesienia ograniczenia czasu leczenia. Jeśli zostało ono zniesione to dotyczyło wszystkich produktów leczniczych – tak jest obecnie w neurologii, reumatologii i gastroenterologii. W przypadku łuszczycy niestety mówimy wciąż o złagodzeniu kryteriów oraz zniesieniu ograniczenia czasu leczenia wyłącznie dla wybranych leków starszej generacji.
I.S: Jak środowisko dermatologów ocenia przedstawioną przez Panią Dagmarę Samselską inicjatywę pacjentów dotyczącą wystąpienia do ministra zdrowia z postulatem zmiany opisu programu lekowego w łuszczycy?
Prof. Adam Reich: My, lekarze, bardzo mocno popieramy wszelkiego rodzaju inicjatywy pacjenckie, dlatego że chorzy muszą zawalczyć o swoje prawa. Będziemy ich w tym wspierać. Sami nie jesteśmy w stanie przekonać ministra czy innych urzędników o potrzebie refundacji. Głos pacjentów w tej debacie, apelu, jest szalenie ważny, bo dopiero wtedy do rządzących dociera problem. Lekarze dermatolodzy ze wszystkich sił go popierają.
Prof. Witold Owczarek: Jeśli myślimy o zmianach programu lekowego, to na dzień dzisiejszy wprowadzenie ich jest kluczowe, by można było mówić, że nasi pacjenci leczeni są prawidłowo i mają dostęp do leków innowacyjnych. Niestety do tej pory jest tak, że w Polsce można wprawdzie dostać się do programu lekowego na podstawie mniej lub bardziej zaostrzonych kryteriów, ale nie być leczonym w ramach tego programu zgodnie z kryteriami charakterystyki produktów leczniczych, albo rekomendacjami związanymi z najlepszą wiedzą medyczną dotyczącą możliwości zastosowania takich leków. Możliwość personalizacji terapii, biorąc pod uwagę wybór leków u leczonych chorych, są najistotniejsze.Samo nasilenie zmian, ocenione PASI nie jest kryterium personalizacji terapii u pacjentów chorych na łuszczycę, a niestety jako ograniczenie administracyjne daje taką możliwość wyboru. Z drugiej strony leczenie do czasu, kiedy pacjent takiego leczenia wymaga, jest możliwością leczenia zgodnie z obowiązującymi trendami. Na dziś te kryteria wydają się kluczowe, żeby pacjenci mogli być leczeni w naszym kraju prawidłowo.
I.S.: Czy inicjatywa pacjencka może liczyć na wsparcie konsultant krajowej?
Prof. Joanna Narbutt: Wspieramy wszystkie inicjatywy pacjenckie, głos pacjentów jest niezwykle ważny. Zawsze w rozmowach z MZ podkreślamy, że przedstawiamy prośby i preferencje środowiska medycznego, poparte również potrzebami środowiska pacjentów. Ta inicjatywa o tyle jeszcze jest cenna, że włączyły się w nią środowiska pacjenckie reprezentujące chorych cierpiących na inne choroby autoimmunizacyjne, które rozumieją jak poważnym schorzeniem jest łuszczyca, i że dotyczy ona nie tylko powierzchniowych warstw skóry, ale całego organizmu. Bardzo się więc z tej inicjatywy cieszę. Będziemy ją popierać i mówić o niej szeroko.