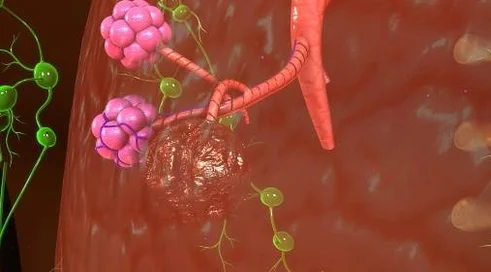
Chłoniak z dużych komórek B (DLBCL) to najczęstszy (ok. 25-30 proc.) typ spośród chłoniaków. Jest agresywnym i gwałtownie postępującym nowotworem o dużym stopniu złośliwości. Występuje zarówno u pacjentów młodszych, jak i starszych, choć ryzyko zachorowania rośnie z wiekiem. Ponad 50 proc. chorych, u których zdiagnozowano DLBCL przekroczyło 65 rok życia. Adekwatnie do wieku i stanu chorego, leczenie może być mniej lub bardziej intensywne.
Jak podkreślają klinicyści, celem leczenia jest trwałe wyleczenie. - Standardem postępowania w pierwszej linii jest skojarzenie chemioterapii z przeciwciałem monoklonalnym anty-CD20 – mówi prof. Sebastian Giebel, kierownik Kliniki Transplantacji Szpiku i Onkohematologii w Gliwickim oddziale Centrum Onkologii - Instytucie im. Marii Skłodowskiej-Curie. Jak podkreśla, taką terapią dysponujemy już od wielu lat. Pozwala ona na wyleczenie około 60 procent chorych. Niestety, u pozostałych pacjentów dochodzi do nawrotu, bądź stwierdza się oporność choroby. Rokowania tej grupy chorych są bardzo złe.
– Jeśli pacjenci nie reagują na leczenie pierwszej linii, wtedy konieczne jest włączenie leczenia drugiej linii - mówi S.Giebel i dodaje, że są to już bardziej agresywne formy terapii, w tym autotransplantacja komórek krwiotwórczych. Niestety, z powodu wieku i chorób towarzyszących większość chorych nie kwalifikuje się do przeszczepu.
Przełamać opór
W przypadku oporności obecnie zarejestrowane są dwie metody leczenia. Pierwsza to CAR-T, czyli immunoterapia komórkowa z wykorzystaniem własnych limfocytów pacjenta, które poddawane są inżynierii genetycznej, tak by potrafiły rozpoznać nowotwór. - Jest to terapia bardzo droga i skomplikowana, związana z trudnościami logistycznymi. Jest tylko kilka ośrodków w Polsce, które są certyfikowane by mogły ją stosować. Póki co robią to w bardzo ograniczonym zakresie, dlatego że w praktyce pacjenci muszą starać się samodzielnie o środki na pokrycie tego leczenia – przyznaje prof. Giebel.
Natomiast druga terapia, warta uwagi, to polatuzumab wedotyny. - To forma immunoterapii z wykorzystaniem przeciwciał monoklonalnych, ale sprzężonych z cząsteczką toksyny.- Z jednej strony mamy białko, które rozpoznaje antygen na komórkach chłoniakowych, a z drugiej toksynę, która jest do niego przyłączona i która po rozpoznaniu komórki nowotworowej przyczynia się do jej niszczenia - tłumaczy prof. Giebel. To leczenie zarejestrowano dla chorych z opornością lub nawrotem po jednej linii leczenia oraz u osób, które nie mogą być kandydatami do transplantacji komórek krwiotwórczych, jak np. populacja chorych starszych z różnego rodzaju innymi obciążeniami. - Szansa na uzyskanie całkowitej remisji czy ustąpienie objawów choroby wynosi ponad 60 proc. Część pacjentów można tym sposobem wyleczyć, albo stworzyć warunki do kolejnej linii leczenia np. CAR-T (zarejestrowana w trzeciej linii, po niepowodzeniu leczenia w dwóch pierwszych liniach) - mówi hematolog.
Terapia ograniczona w czasie
W przypadku polatuzumabu wedotyny wystarczy 6 cykli. - Podaje się go w skojarzeniu z chemioterapią, lekiem bendamustyną, dożylnie. I jest to ograniczona liczba cykli. W praktyce leczenie zamyka się w ciągu kilku miesięcy - podkreśla prof. Giebel
Jeszcze 2-3 lata temu medycyna nie miała wiele do zaoferowania grupie chorych z opornym i nawrotowym chłoniakiem z komórek B. W 2020 w Unii Europejskiej zarejestrowano polatuzumab wedotyny. W czerwcu 2021 r. terapia została pozytywnie oceniona przez Radę Przejrzystości i prezesa AOTMIT. Dziś pacjenci i klinicyści czekają na dostęp do leczenia.