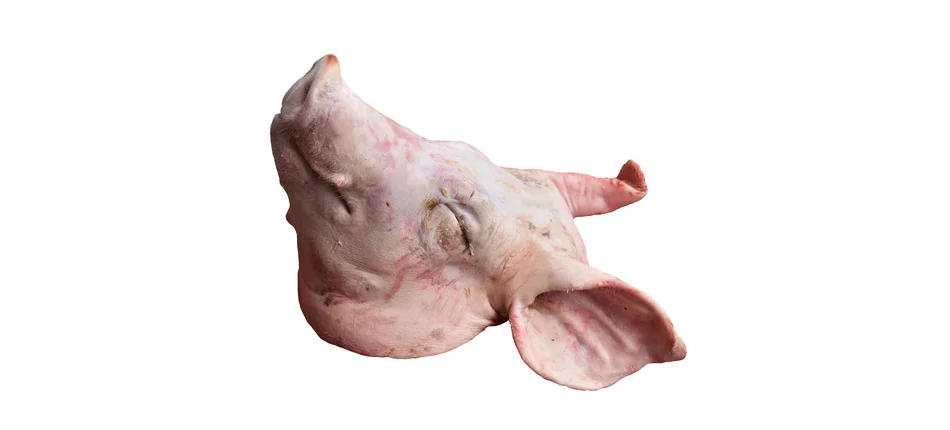
W eksperymencie wykorzystano 32 mózgi pozyskane ze zwykłej, przemysłowej rzeźni. Świnie nie były wcześniej w żaden sposób przygotowywane do późniejszej procedury. Pomiędzy śmiercią i dekapitacją zwierząt a początkiem doświadczenia minęły cztery godziny.
Następnie mózgi podłączono do opracowanego w Yale University systemu BrainEx, który przez 6 godzin rytmicznie (naśladując rytm serca) pompował do tętnic mózgowych specjalnie przygotowany, zdolny do przenoszenia tlenu substytut krwi. Zawierał on także „koktajl” leków wspomagających regenerację niedotlenionych komórek, zmniejszających uszkodzenia reperfuzyjne, zapobiegających powstawaniu zakrzepów i obrzękowi mózgu.
W tym czasie obserwowano zmniejszenie się tempa obumierania neuronów, powrót funkcji naczyń krwionośnych. 10 godzin od śmierci zwierząt zarejestrowano pewien stopień aktywności synaptycznej, a część neuronów odzyskała aktywność metaboliczną (jej przejawem było m.in. zużywanie tlenu) i wykazywała normalną reakcję na leki.
Nie można jednak mówić o „ożywieniu” świńskich mózgów. Badania EEG nie wykazywały aktywności elektrycznej w skali całego mózgu, która mogłaby świadczyć o odzyskiwaniu (w jakimkolwiek stopniu) przytomności czy świadomości. Jako całość – badane mózgi nie były więc żywe. Nie były też jednak - już i jeszcze - całkowicie martwe.
Eksperyment pokazał, że poglądy naukowców i lekarzy na temat tego, jak szybko umiera pozbawiona dopływu tlenu tkanka mózgowa, mogą wymagać rewizji. W dłuższej perspektywie może to oznaczać istotne implikacje kliniczne.
- Śmierć komórek w mózgu zachodzi w szerszym „oknie czasowym”, niż wcześniej zakładaliśmy. Nasz eksperyment pokazał, że obumieranie neuronów to ciąg stopniowo zachodzących procesów, a także to, że część z nich może być spowolniona, wstrzymana lub nawet odwracalna – tłumaczy prof. Nenad Sestan z Yale University, jeden z autorów badania.
- Eksperyment naukowców z Yale może być początkiem zupełnie nowego sposobu badania mózgów post-mortem. Jego wyniki mogą także stymulować prace nad udoskonaleniem interwencji, które promują regenerację mózgu po utracie przepływu krwi w mózgu, np. po udarze niedokrwiennym czy przy niedotlenieniu mózgu dziecka w przebiegu porodu – tłumaczy dr Andrea Beckel-Mitchener z US National Institute of Mental Health.
Z efektów pracy zespołu z Yale mogą też w przyszłości skorzystać naukowcy zajmujący się badaniem schorzeń takich jak choroba Alzheimera.
Z drugiej strony, ewentualne zaostrzenie kryteriów rozpoznawania śmierci mózgu mogłoby oznaczać dramatyczne pogorszenie sytuacji chorych oczekujących na przeszczep.
Źródła: Nature / New York Times / BBC News