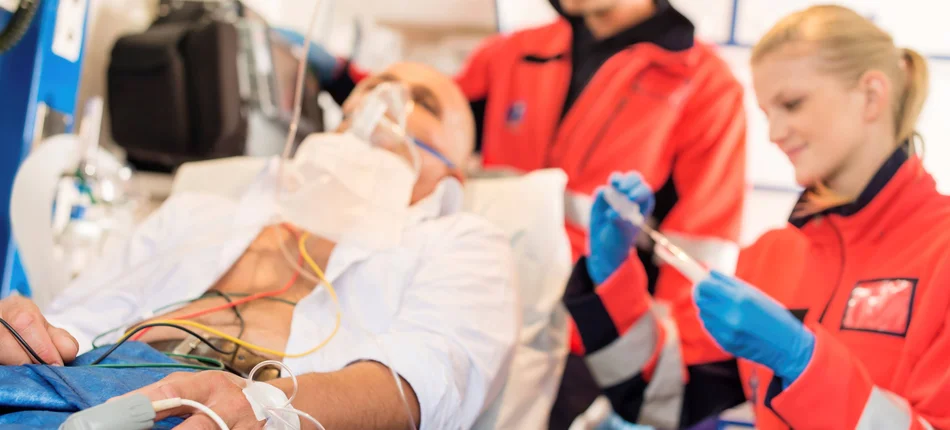
Medycyna ratunkowa to często szybkie wejście do szpitala tylnymi drzwiami. Diagnostyka i usługi są świadczone od ręki. Na specjalistę czeka się tylko kilka godzin, a nie kilka miesięcy.
Istnienie Szpitalnych Oddziałów Ratunkowych w Polsce sięga przełomu lat 2000/2001 i pierwszej Ustawy o Państwowym Ratownictwie Medycznym. Okres ponad 12 lat daje bez wątpienia podstawy do dyskusji na temat ich aktualnego stanu i przyszłości.
Oddziały o charakterze „Emergency Departments” funkcjonują już od lat 50. ubiegłego stulecia. Powstały one pierwotnie w USA oraz Kanadzie jako odpowiedź na zapotrzebowanie zorganizowania kompleksowej opieki nad chorymi w nagłych stanach zagrożenia. Od początku i z założenia miały one wypełniać lukę w systemie opieki lekarzy rodzinnych (co ciekawe, to właśnie oni stali się inicjatorami powstania nowej podówczas specjalności lekarskiej – Emergency Medicine).
Stworzony model medycyny ratunkowej bardzo szybko ewoluował i po pewnym czasie zaczął funkcjonować w wielu innych krajach, jak chociażby w Australii, Nowej Zelandii, Izraelu czy Singapurze. Warto wspomnieć, że kraje europejskie bardzo długo pozostawały na uboczu w zakresie medycyny ratunkowej, uznając model „specjalistyczny” za wiodące rozwiązanie. Wyjątkiem była Wielka Brytania i powstające w niej oddziały typu Accident and Emergency. Pierwsze prace nad europejską koncepcją medycyny ratunkowej zostały podjęte przez „grupę z Leuven” na początku lat 90. (między innymi z udziałem prof. Juliusza Jakubaszko). Dało to bez wątpienia początek europejskiej medycynie ratunkowej, równocześnie obarczyło ją trwającym do dziś dylematem szukania własnej, oryginalnej i różnej od doświadczeń innych, drogi.
Poza wszelkimi wątpliwościami pozostaje jednak fakt, iż medycyna ratunkowa oraz zaistnienie SOR-ów spowodowało kolosalny przełom w medycynie nie tylko stanów zagrożenia życia, ale całego katalogu nagłych zdarzeń medycznych. Według wieloośrodkowych danych publikowanych przez IEDLI (International Emergency Departments Leadership Institute) w ciągu ostatniego dziesięciolecia nastąpił dwukrotny wzrost obciążeń badanych SOR-ów. Zjawisko to wiąże się z kilkoma czynnikami. Po pierwsze, z coraz większym spadkiem znaczenia medycyny rodzinnej w zakresie opieki w stanach nagłych, po drugie, z utrudnionym dostępem do badań i konsultacji specjalistycznych, po trzecie, ze wzrostem oczekiwań pacjentów. Oddziały ratunkowe idealnie wypełniły powyższą lukę. Dają one bowiem dostęp do często bardzo kompleksowej diagnostyki przy praktycznie znikomym czasie oczekiwania, np. kilka godzin vs. kilka miesięcy.
Paradoksalnie więc medycyna ratunkowa staje się ofiarą własnego sukcesu. Pokazanie ścieżki szybkiej i sprawnej diagnostyki, możliwości konsultacji i badań bynajmniej nie stało się czynnikiem „odstraszającym pacjentów”. Problem „opieki całodobowej i świątecznej” nie stanowi więc tylko problemu naszego kraju – jest on bardzo powszechnym elementem analiz współdziałania dwóch systemów: medycyny rodzinnej i medycyny ratunkowej. Wszystkie powyższe zjawiska będą prawdopodobnie powodowały dalszy wzrost obciążeń oddziałów – stąd wielu specjalistów zajmujących się koncepcjami projektów SOR-ów zwykło mówić, iż niemożliwością jest wybudowanie zbyt dużego SOR-u, gdyż i tak w krótkim czasie zostanie on zapełniony.
SOR-y w Polsce – co dalej?
Dyskusja nad problemem, czy SOR-y mają swoje miejsce w systemie, jest całkowicie bezprzedmiotowa i dająca jedyną możliwą odpowiedź – TAK.
Problem jednak, jak zawsze, tkwi w szczegółach i pytaniu: jak?, i co nie mniej istotne: za ile? Można odnieść wrażenie, że odpowiedzialni za budowę systemu oraz NFZ nie bardzo dostrzegają problemy wokół oddziałów i uspokajają sumienie kontrolami liczącymi sprzęt oraz normy powierzchni poszczególnych obszarów. Problem w tym, że i jedno, i drugie ma się nijak do funkcjonalności systemu.
Niestety, sam z przykrością z perspektywy członka zespołu ratownictwa medycznego stwierdzam, iż coraz częściej spotykamy się w SOR-ze z pytaniami: dlaczego do nas?, po co w ogóle?, i ze stwierdzeniem, że pacjent nie jest z tego rejonu itp. Znowu problemem okazuje się brak deski na wymianę i szereg innych „drobnych usprawnień”.
Co się stało, że dobry i nowoczesny w założeniu system staje się niezmiernie mało przyjazny zarówno dla pracujących w nim osób, jak i (co także nie powinno uchodzić uwadze) dla pacjentów?
Dlaczego polskie SOR-y, relatywnie mało obciążone i z nieporównywalnie krótszym czasem oczekiwania na przyjęcie niż np. w Londynie czy Nowym Jorku, są powodem tylu skarg i narzekań?