W leczeniu chorych na stwardnienie guzowate nie nadążamy za postępem

Opublikowano 15 maja 2015 15:16
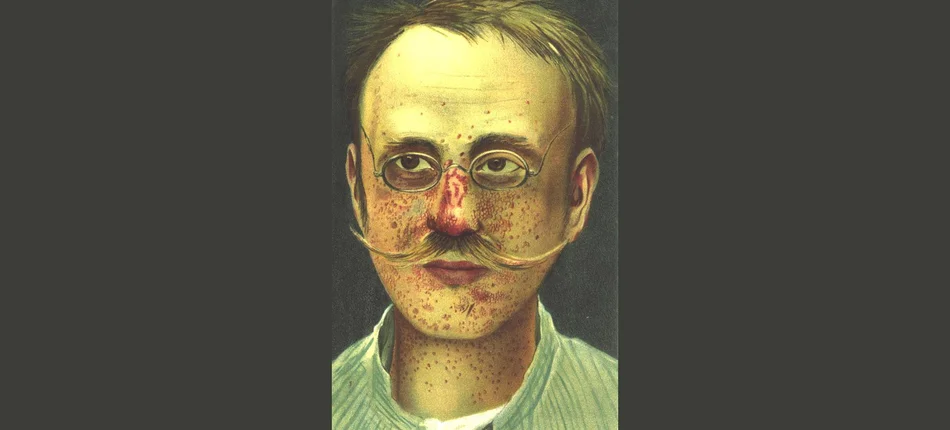
 Zmiany skórne u pacjenta ze stwardnieniem guzowatym. Ilustracja z 1903 r.[/caption]
Zmiany skórne u pacjenta ze stwardnieniem guzowatym. Ilustracja z 1903 r.[/caption]Na stwardnienie guzowate (TSC) choruje na świecie ok. miliona osób. W Polsce – ok. 7000. U każdego choroba przebiega nieco inaczej. Główną bolączką polskich pacjentów jest brak ośrodków, które kompleksowo leczyłyby TSC. Nie jest to jednak jedyny problem.
Stwardnienie guzowate wywołane jest mutacją jednego z dwóch genów – TSC1, położonego na chromosomie 9, lub – TSC2, położonego na chromosomie 16. Prawdopodobieństwo przekazania choroby potomstwu, jeśli jeden z rodziców jest nosicielem wadliwego genu, wynosi 50 proc. Oba geny TSC są genami hamującymi rozrost nowotworów. Uszkodzenie któregokolwiek z nich prowadzi więc do powstawania guzów w różnych narządach.
Guzy i charakterystyczne zmiany występują najczęściej na skórze, w mózgu, w nerkach, w sercu, w oku, w płucach. Rzadziej w wątrobie, trzustce, w narządach rozrodczych i w kościach. Choroba może mieć przebieg łagodny, umiarkowany lub ciężki nawet w obrębie jednej rodziny. Mutacja genu TSC2 wiąże się z cięższym przebiegiem choroby.
- Najczęstszym objawem widocznym „gołym okiem”, który nasuwa podejrzenie stwardnienia guzowatego, są bezbarwne znamiona na skórze. Występują u 90 proc. dzieci ze SG. Mogą być widoczne tuż po urodzeniu lub pojawić się do 24 miesiąca życia – mówi prof. Danuta Perek, Przewodnicząca Polskiego Towarzystwa Onkologii i Hematologii Dziecięcej, Przewodnicząca Polskiej Grupy Neuroonkologii Dziecięcej.
Kolejnym wyraźnym sygnałem, pojawiającym się u 60-90 proc. chorych dzieci ok. 5 miesiąca życia, są nasilające się napady padaczkowe, spowodowane są zmianami dysplastycznymi, hamartomatycznymi w korze mózgowej. U niemowląt padaczka ma postać napadów zgięciowych, u starszych dzieci i dorosłych napady mogą być uogólnione lub częściowo złożone. Nieprawidłowo leczone napady prowadzą do zaburzeń w rozwoju psychoruchowym.
Inną zagrażającą życiu zmianą w mózgu jest podwyściółkowy gwiaździak olbrzymiokomórkowy – SEGA. Rozwija się on w późniejszym dzieciństwie, u nastolatków i we wczesnej młodości. Rozrastający się guz blokuje przepływ płynu mózgowo-rdzeniowego, powoduje powstanie wodogłowia, które z kolei prowadzi do wzrostu ciśnienia śródczaszkowego, wklinowania mózgu i zgonu. Powoli rosnący guz może prowadzić do zaniku nerwów wzrokowych. W Polsce około 70 dzieci cierpi z powodu guzów SEGA – tłumaczy prof. Perek.
Niebezpiecznie dla życia pacjentów mogą być też naczyniakomięśniakotłuszczaki nerek (guzy typu AML). Mogą one ulec zezłośliwieniu lub być przyczyną groźnych krwawień. Liczne, łagodne zmiany zaburzają funkcjonowanie nerek, prowadzą do ich niewydolności, dializ oraz konieczności przeszczepów. Guzy w nerkach występują u 70-80 proc. chorych i są główną przyczyną śmierci wśród dorosłych chorych na stwardnienie guzowate.
- W Polsce brakuje wiedzy i systemowego leczenia pacjentów ze stwardnieniem guzowatym. Nie nadążamy za postępem, który obserwujemy na świecie – mówi Dorota Lewczuk, wiceprezes zarządu Stowarzyszenia Chorych na Stwardnienie Guzowate. - W praktyce terapia opiera się na wizytach u różnych specjalistów, którzy wysyłają na badania i przepisują leki na konkretne objawy, nie konsultując terapii w ramach jednego zespołu. Koordynatorem całego procesu leczenia staje się rodzic, który musi posiąść odpowiednią wiedzę.
Główną bolączką polskich pacjentów jest brak ośrodków, które kompleksowo leczyłyby TSC. Chore dzieci pomoc mogą znaleźć w Centrum Zdrowia Dziecka, a także w Szpitalu Klinicznym Łódzkiego Uniwersytetu Medycznego w Łodzi oraz w Uniwersyteckim Dziecięcym Szpitalu Klinicznym w Białymstoku. Chorzy dorośli do leczenia w tych ośrodkach już się nie kwalifikują. Powstaje co prawda Narodowy Plan Chorób Rzadkich, który sytuację miałby zmienić, ale nie wiadomo kiedy zostanie wprowadzony. W ramach planu miałaby powstać sieć ośrodków referencyjnych. To początek, bo potrzeby są znacznie większe. Wraz z rozwojem ośrodków referencyjnych istotna jest edukacja lekarzy pierwszego kontaktu, którzy mają ogromna rolę w diagnozowaniu stwardnienia guzowatego. Obecnie brakuje wiedzy na temat tej choroby.
- Stwardnienie guzowate to choroba, która wiąże się z wieloaspektowym procesem diagnostyczno-terapeutycznym. Z tego względu potrzebne są ośrodki, gdzie zespół ekspertów będzie pracował z pacjentem, wzajemnie konsultując proces diagnostyki i leczenia tej skomplikowanej, nie do końca jeszcze poznanej choroby – mówi prof. Perek. W TSC przede wszystkim mamy do czynienia ze zmianami wymagającymi opieki neurologicznej, ale choroba atakuje różne organy, co wiąże się z koniecznością współpracy takich specjalistów jak: onkolog, urolog, kardiolog czy pulmonolog. Zmiany w mózgu i nieprawidłowo leczone napady padaczkowe prowadzą do zespołu zaburzeń, w tym autyzmu czy ADHD. Niezbędna jest zatem pomoc psychologa i psychiatry. W Polsce brakuje nawet epileptologów, nie mówiąc już o ośrodkach, które dedykowane byłyby leczeniu epilepsji.
W leczeniu guzów SEGA oraz guzów nerek typu AML dostępne do niedawna były tylko metody chirurgiczne. Ostatnio udało się opracować lek, który jest w stanie hamować i odwracać skutki mutacji genów (redukuje on masę guza nawet o 50 proc. po 3-6 miesiącach stosowania). W wyniku leczenia dochodzi do wyraźnego zmniejszenia guza i cofnięcia się objawów klinicznych. Inhibitor mTOR – ewerolimus – jest skuteczny w terapii tych dwóch zagrażających życiu nowotworów rozwijających się w przebiegu SG. Lek został dokładnie przebadany pod kątem bezpieczeństwa i skuteczności, a także zarejestrowany do leczenia SEGA i AML na terenie USA i w Unii Europejskiej. W Polsce jedynie grupa pacjentów kontynuujących leczenie SEGA rozpoczęte w ramach chemioterapii niestandardowej (czyli procedury dostępnej tylko do końca 2014 roku) ma dostęp do refundowanej terapii, i to tylko na terenie województwa łódzkiego. U nowo rozpoznanych chorych lekarze nie mogą rozpocząć terapii tym lekiem, ponieważ nie jest refundowany.
Co prawda ewerolimus otrzymał pozytywną opinię AOTM dla refundacji w ramach programu lekowego dotyczącego leczenia guzów SEGA w przebiegu SG, jednak zgodnie z decyzją Ministerstwa Zdrowia nie został nią dotąd objęty. Obecne jedynym refundowanym produktem jest sirolimus, który nie ma zarejestrowanych wskazań w SEGA. Jego podanie w tym przypadku traktowane jest zatem jako eksperyment medyczny.
Źródło: materiały prasowe