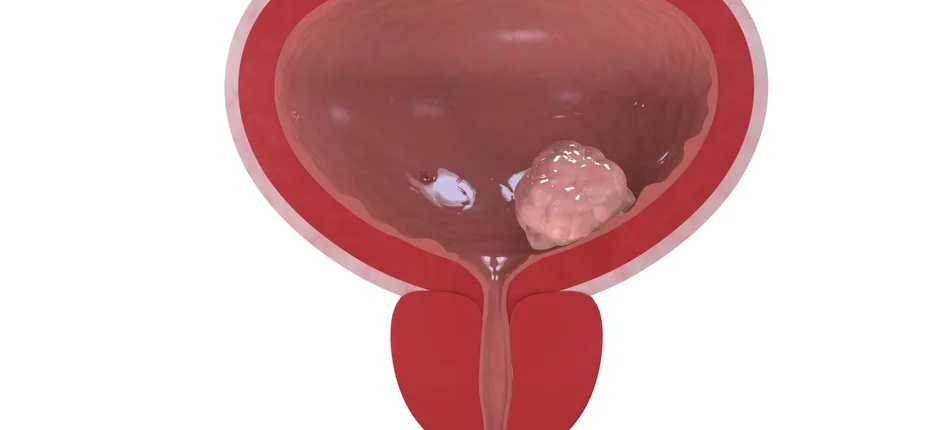
Nowotwór, z którym sobie nie radzimy, o którym zwyczajnie zapominamy. Tak uważają polscy specjaliści zajmujący się leczeniem raka pęcherza moczowego. Pomimo podejmowanej walki, która kosztuje więcej, niż w przypadku raka płuca czy jelita grubego, niestety co drugi pacjent ją przegrywa.
Rak pęcherza moczowego to piąty pod względem częstości rozpoznań nowotwór złośliwy w grupie mężczyzn i czternasty w grupie kobiet. W naszym kraju rozpoznawany jest u ponad 6 tysięcy osób rocznie - 16 Polaków codziennie dowiaduje się, że zachorowało na raka pęcherza moczowego. I jak na razie nic nie wskazuje, by te liczby miały się istotnie zmienić. Zdaniem ekspertów przyczynę takiej sytuacji stanowi ciągle zbyt późne wykrywanie i podejmowanie leczenia raka pęcherza moczowego w Polsce. Szacuje się, że od chwili wystąpienia pierwszych objawów nowotworu do jego zdiagnozowania jedynie w przypadku 10% pacjentów nie mija więcej, niż 4 tygodnie. Jednocześnie u ponad 40% chorych z nieinwazyjnym guzem i 52% z rakiem inwazyjnym diagnostyka raka pęcherza moczowego trwa znacznie dłużej – nawet ponad 12 tygodni. Niektórzy pacjenci są zmuszeni czekać jeszcze dłużej, ponieważ przeciętny czas potrzebny na potwierdzenie diagnozy raka pęcherza moczowego w naszym kraju wynosi od 3-6 miesięcy. Sprawia to, że rozpoznanie choroby najczęściej ma miejsce w stadium raka inwazyjnego wymagającego leczenia radykalnego lub chemioterapii. Taka sytuacja może bulwersować zwłaszcza w kontekście poprawiających się statystyk umieralności z powodu nowotworu pęcherza moczowego w innych krajach europejskich - dzięki aktywnemu wdrażaniu modelu wczesnej diagnostyki raka pęcherza moczowego oraz wdrożeniu nowoczesnych terapii udało się w nich uzyskać 21% spadek umieralności. Niestety nie zalicza się do nich Polski i Rumunii, gdzie wskaźniki umieralności nie tylko nie zmalały, ale nawet wzrosły. Dane Fundacji Watch Health Care pokazują, że w latach 1991-2006 zachorowalność na raka pęcherza zwiększyła się w naszym kraju o 59%. I nadal rośnie. Według danych konsultanta krajowego z dziedziny urologii w 2013 roku na raka pęcherza zachorowało 6,3 tysięcy Polaków, zmarło ponad 3,2 tys. chorych.
Tabela 1. Zalecane badania kontrolne u chorych na raka pęcherza moczowego po leczeniu radykalnym
|
Kategoria chorych |
Badanie cytologiczne moczu i cystoskopia |
TK jamy brzusznej i miednicy, RTG klatki piersiowej |
Ocena czynności wątroby i nerek |
Losowe bioposje ściany pęcherza |
|
Rak nieinwazyjny |
Co 3-6 miesięcy przez 2 lata
Co 6-12 miesięcy w kolejnych latach |
-
- |
-
- |
- |
|
Rak naciekający (radykalna cystektomia) |
Co 3-6 miesięcy przez 2 lata*
Co 6-12 miesięcy w kolejnych latach* |
Co 3-6 miesięcy przez 2 lata
Co 6-12 miesięcy w kolejnych latach |
Co 3-6 miesięcy przez 2 lata
W przypadku wskazań w kolejnych latach |
- |
|
Rak naciekający (leczenie z zachowaniem pęcherza) |
Co 3-6 miesięcy przez 2 lata
Co 6-12 miesięcy w kolejnych latach |
Co 3-6 miesięcy przez 2 lata
Co 6-12 miesięcy w kolejnych latach |
Co 3-6 miesięcy przez 2 lata
W przypadku wskazań w kolejnych latach |
Co 3-6 miesięcy przez 2 lata
|
* tylko badanie cytologiczne
Źródło: Jassem J., Duchnowska R., Kawecki A., Krajewski R., Krzakowski M., Mądry R., Potemski P., Rutkowski P., Siebert J., Windak A., Wysocki P., Badania kontrolne po leczeniu w najczęstszych nowotworach litych u dorosłych. Nowotwory Journal of Oncology 2014; 64(5): 415-435
Szczególnie trudna sytuacja dotyczy pacjentów z zaawansowanym nowotworem pęcherza moczowego. Nadal brakuje dla nich skutecznych i nowoczesnych terapii umożliwiających zahamowanie rozwoju choroby. Tego dramatycznego obrazu dopełniają naglące problemy związane z dostępnością leczenia urologicznego, chemioterapii w Polsce. Do najważniejszych z nich należy zbyt niska wycena procedur związanych z diagnostyką i leczeniem raka pęcherza moczowego, przenoszenie zabiegów diagnostycznych wykonywanych na oddziałach szpitalnych do poradni urologicznych pozbawionych na ogół niezbędnego sprzętu i sal zabiegowych (na skutek zmian wprowadzonych przez Narodowy Fundusz Zdrowia) oraz zwiększające się kolejki do poradni urologicznych spowodowane restrykcyjnym limitowaniem kontraktów w grupie poradni urologicznych. W opinii specjalistów korzystnych zmian w zakresie wcześniejszego wykrywania i leczenia raka pęcherza moczowego można się spodziewać po wprowadzeniu po 1. stycznia 2015 roku tzw. pakietu onkologicznego. Idea takiego rozwiązania zakłada m.in. wydawanie pacjentom z podejrzeniem nowotworu pęcherza moczowego Kart Diagnostyki Onkologicznej przez lekarzy podstawowej opieki zdrowotnej, które w ramach tzw. szybkiej ścieżki onkologicznej mają umożliwić uzyskanie takiemu pacjentowi nielimitowanego (czyli bezkolejkowego) dostępu do urologa lub onkologa. Czy w naszym kraju dysponujemy wystarczającą liczbą lekarzy tej specjalności, którzy mogliby konsultować zwiększoną liczbę pacjentów? Wydaje się, że tak - w Polsce jest 1160 czynnych urologów, 130 oddziałów Urologii, w tym 15 Klinik Uniwersyteckich oraz 3 oddziały Urologii Onkologicznej. Jednocześnie polscy urolodzy są szkoleni według najlepszych europejskich standardów (540 specjalistów posiada europejski certyfikat EBU - European Board of Urology). Z drugiej jednak strony antycypowanymi zagrożeniami dla nowego modelu szybszej diagnostyki onkologicznej są zbyt niskie kontrakty i niedoszacowane procedury diagnostyczne w poradniach oraz oddziałach urologicznych. Powodują one ograniczanie diagnostyki i leczenia nowotworów układu moczowo-płciowego przez placówki w celu unikania generowania nadwykonań, za które w praktyce jednostka nie otrzymuje zapłaty. Problemem jest również interpretacja płatnika, zgodnie z którą wykrycie raka pęcherza nie jest traktowane przez Narodowy Fundusz Zdrowia jako procedura onkologiczna. Co więcej, dotyczy ona wszystkich nowotworów urologicznych, choć aż 80% wykrywanych schorzeń urologicznych to właśnie nowotwory. Czy na oczekiwaną „humanizację” procedur administracyjnych związaną z wprowadzeniem pakietu kolejkowego nadal będzie mógł liczyć tylko co drugi polski pacjent z rakiem pęcherza moczowego?