Przewlekła białaczka limfocytowa (chronic lymphocytic leukemia, CLL) to nowotwór układu krwiotwórczego, na który szczególnie narażone są osoby powyżej 65. roku życia. Jest to choroba w zdecydowanej większości nieuleczalna, jej przebieg kliniczny u poszczególnych chorych jest zróżnicowany i często bezobjawowy. W ok. 33% CLL ma łagodny przebieg. Pozostałe przypadki od początku choroby mogą charakteryzować się agresywnym przebiegiem i prowadzić do zgonu w ciągu kilku lat.
Osoby z nieprogresywną i bezobjawową postacią choroby wymagają jedynie obserwacji lekarskiej. Kiedy choroba zaczyna postępować, w wyborze leczenia pierwszej linii należy wziąć pod uwagę ogólny stan organizmu, obecność chorób współistniejących oraz czynniki rokownicze. Na przestrzeni ostatnich kilku lat za czynniki rokownicze o największym znaczeniu prognostycznym i predykcyjnym uznano obecność delecji 17p/mutacji TP53 oraz stan mutacji genów dla części zmiennej łańcucha ciężkiego immunoglobuliny (IGHV ang. variable region of the immunoglobulin heavy chain). Jak pokazują dane, najgorszym rokowaniem obciążeni są pacjenci z delecją 17p/mutacją TP53 poddawani standardowej terapii. Czynnikiem związanym z niekorzystnym rokowaniem jest także brak mutacji IGHV przyczyniający się do bardziej agresywnego przebiegu choroby, krótszego czasu przeżycia chorych i krótkich czasów odpowiedzi na standardowe formy terapii.
– Mutacje genu TP53 są w Polsce już od dawna oznaczane. Pewną nowością, przynajmniej u nas, to oznaczanie stanu mutacji części zmiennej łańcucha ciężkiego immunoglobulin (IGHV). Brak tej mutacji to czynnik niekorzystny – dotyczy to ok. 60% chorych wymagających leczenia, czyli to jest cała grupa wysokiego ryzyka. Batalia toczy się o poprawę rokowania w tej populacji – mówił prof. dr hab. Krzysztof Jamroziak z Oddziału Chorób Układu Chłonnego Kliniki Hematologii Instytutu Hematologii i Transfuzjologii, podczas XII Letniej Akademii Onkologicznej.
W terapii CLL istotne znaczenie ma podawanie najskuteczniejszego leczenia już na początku choroby. Postępowanie terapeutyczne może mieć wpływ na kolejne linii leczenia. W ostatnich latach nastąpił olbrzymi postęp w leczeniu CLL poprzez zastosowanie bardzo skutecznych terapii celowanych oraz immunoterapii.
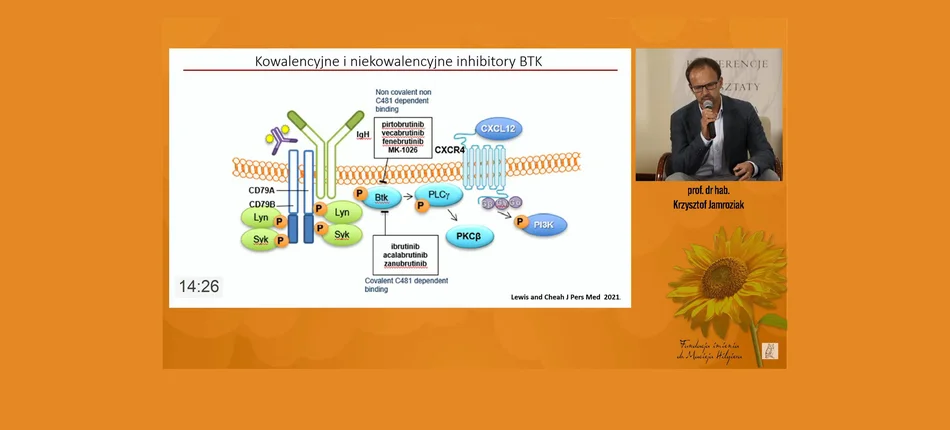
– Są dwie grupy przełomowych leków w przewlekłej białaczce limfocytowej. Pierwsza z nich to są inhibitory BTK, czyli inhibitory kinazy Brutona. Te leki hamują przekazywanie sygnałów przez receptor limfocytów B. Mamy dwie grupy tych leków. Pierwsza to inhibitory kowalencyjne, które wiążą się tak na stałe ze swoim celem molekularnym – to 3 leki mocno zaawansowane w badaniach, dwa z nich zarejestrowane (ibrutynib i akalabrutynib) oraz zanubrutinib, który uzyska rejestrację wkrótce. Inhibitory drugiej generacji, czyli akalabrutynib i zanubrutinib to leki bardziej celowane i dzięki temu mają też mniej działań niepożądanych – tłumaczył prof. Jamroziak.
Specjalista przywołał wyniki badania RESONATE 2, w którym porównano ibrutynib, czyli ten najwcześniej zarejestrowany w 2014 roku inhibitor kinazy Brutona, z chlorambucylem. Badanie to pokazało, że czas do nawrotu w grupie leczonej ibrutynibem był znacznie dłuższy i dotyczyło to zarówno osób z mutacją IGHV, jak i bez niej (tj. grupy wysokiego ryzyka).
Z kolei w badaniu E1912 wykazano, że czas do progresji, jak i czas całkowitego przeżycia był dłuższy u leczonych ibrutynibem w porównaniu do pacjentów, u których stosowano immunochemioterapię pierwszego wyboru (FCR). Tu poprawa rokowania dotyczyła przede wszystkim pacjentów, którzy mają niezmutowany stan łańcucha ciężkiego immunoglobulin IGHV.
Prof. Jamroziak przytoczył także wyniki badaniu ELEVATE TN, w którym porównano akalabrutynib w monoterapii z dodatkiem przeciwciała obinutuzumabu względem chemioterapii obinutuzumab i chlorambucyl (która jest standardem u chorych starszych, chorych z chorobami towarzyszącymi i to jest standard refundowany w Polsce).
– W grupie z delecją 17p z mutacjami TP53, czyli w tej najgorszej grupie rokowniczej, poprawa była ogromna, była też taka u pacjentów bez mutacji IGHV. Widać więc, dlaczego byśmy chcieli móc leczyć tymi lekami w pierwszej linii. One „kładą na deski” to, czym dysponujemy dziś na co dzień. Przytaczane badania pokazują, że inhibitory kinazy Brutona w tej grupie pacjentów powinny być stosowane od pierwszej linii leczenia – przekonywał prof. Jamroziak.
Na opracowanej w 2020 roku przez środowisko hematologów liście priorytetów refundacyjnych w omawianym obszarze, w czołowej piątce znalazły się aż 3 terapie dedykowane przewlekłej białaczce limfocytowej: ibrutynib, akalabrutynib, wenetoklaks. Wprowadzone na przestrzeni ostatnich lat decyzje refundacyjne pozwalają na leczenie zgodne z wiedzą medyczną wyłącznie w przypadku wenetoklaksu. Jak wskazują wytyczne, tylko inhibitory kinazy Brutona (akalabrutynib, ibrutynib) w pełni odpowiadają na potrzeby terapeutyczne całej grupy wysokiego ryzyka progresji. Znajdują się one wciąż poza listą refundacyjną.
Szpiczak plazmocytowy (multiple myeloma, MM) jest w Polsce trzecią pod względem liczby nowych zarejestrowanych przypadków chorobą nowotworową układu limfoidalnego u dorosłych. Stanowi prawie 13 proc. wszystkich nowotworów hematologicznych. Liczba chorych zwiększa się, ale jest to także efekt zarówno skuteczniejszej diagnostyki, jak również skuteczniejszych terapii, które wydłużają życie chorych.
Przeważnie choroba wykrywana jest u osób w wieku 60–70 lat, częściej u mężczyzn. Ostatnie doniesienia wskazują jednak, że wśród pacjentów ze szpiczakiem plazmocytowym jest coraz więcej osób poniżej 40. roku życia. U pacjentów ze szpiczakiem stosuje się przeszczep szpiku kostnego (allogeniczny i/ lub autogeniczny). Nie jest to jednak metoda odpowiednia dla każdego pacjenta i nie gwarantuje całkowitego wyzdrowienia. Szpiczak to choroba nawrotowa, która na każdym etapie wymaga elastycznego podejścia w doborze i zastosowaniu terapii.
Szpiczak mnogi pozostaje nieuleczalną chorobą, w której ok. 1/3 pacjentów nie odpowiada na I linię leczenia a ewentualny nawrót choroby występuje u praktycznie wszystkich pacjentów, którzy uzyskali wstępną odpowiedź.
– W leczeniu szpiczaka plazmocytowego mamy ogromny postęp w terapii, ale on idzie w nieco innym kierunku. Tutaj przede wszystkim istotna jest rola leczenia immunoterapii. Mamy tu różne klasy leków. Jeśli chodzi o przeciwciała monoklonalne, to zarejestrowane są trzy: elotuzumab, daratumumab, isatuximab. Mamy jeden lek z grupy konigatow przeciwciała belantamab mafodotin i mamy coś co jest absolutnym przełomem, czyli terapię CART-T – mówił prof. Jamroziak.
– W 2019 roku zostały zarejestrowane dwie terapie pierwszej linii z daratumumabem. Po pierwsze terapia dla tych chorych młodszych, którzy się kwalifikują do przeszczepienia. To jest terapia daratumumab + VTD (DVTD). Po drugie dla osób starszych, którzy się nie kwalifikują do przeszczepu autologicznego – terapia daratumumab z lenalidomidem i deksametazonem. Te terapie to są podstawowe terapie pierwszej linii, które niestety w Polsce nie są refundowane – ubolewał specjalista.
Schemat DVTD skierowany jest dla pacjentów ze szpiczakiem nowo rozpoznanym, którzy kwalifikują się do leczenia chemioterapią wysokodawkową i autologicznego przeszczepienia komórek krwiotwórczy. Jest to grupa pacjentów najlepiej rokujących.
– Chcielibyśmy leczyć wszystkimi lekami, ale marzenia trzeba mieć umiarkowane, żeby się spełniły. Największe niezaspokojone potrzeby pacjentów, jakie widzę w tej chwili, to dostęp do inhibitorów kinazy Brutona dla chorych wysokiego ryzyka na przewlekłą białaczkę limfocytową w pierwszej linii leczenia oraz dostęp do terapii daratumumabem w przypadku pierwszej linii leczenia szpiczaka plazmocytowego – podsumował prof. Jamroziak.